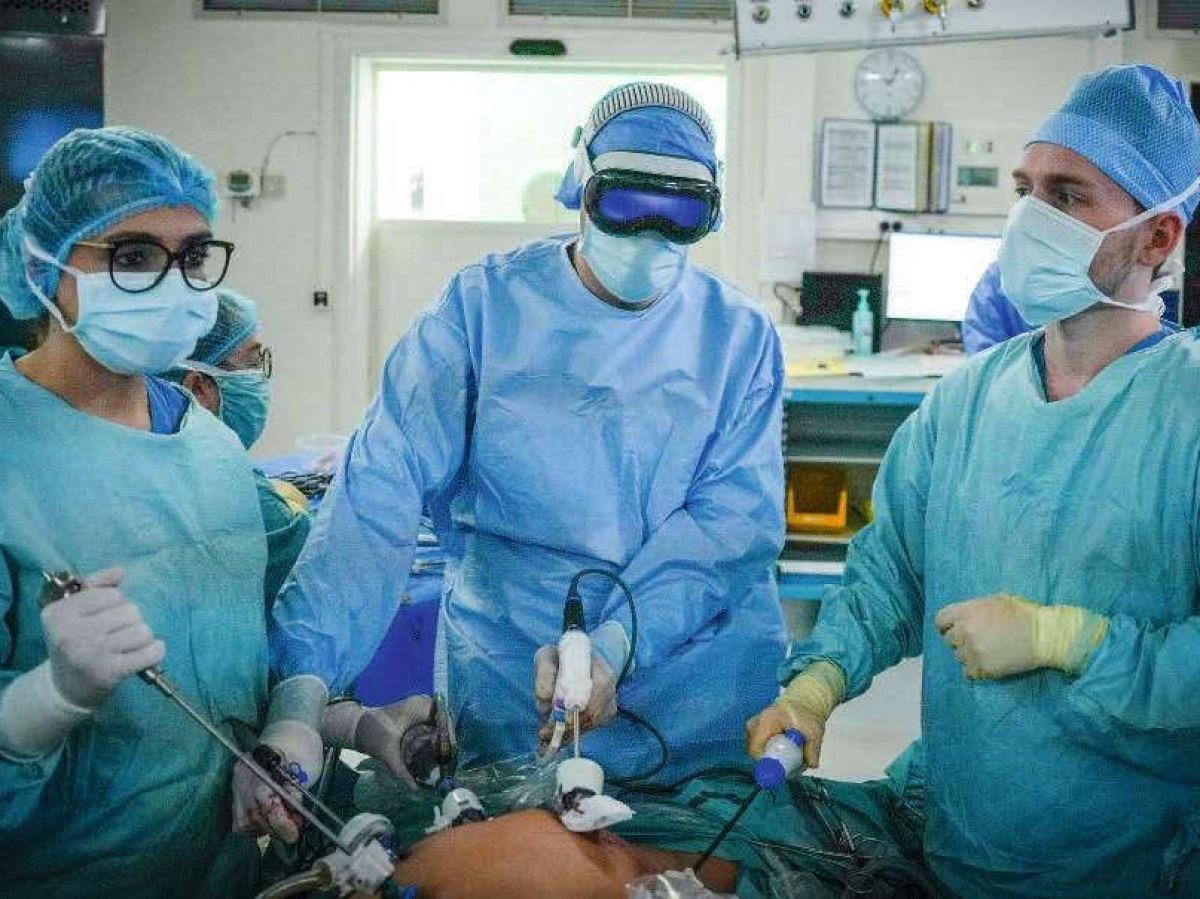
Africa-Press – Gabon. « On peut vérifier que la patiente reste parfaitement endormie, s’il vous plaît? » Un frisson parcourt le bloc opératoire du centre hépato-biliaire Henri-Bismuth de l’hôpital Paul-Brousse-AP-HP, à Villejuif (Val-de-Marne). Le Dr Daniel Pietrasz est en pleine ablation d’une tumeur au foie. Le chirurgien découpe la grosseur centimètre par centimètre depuis environ deux heures, et ce n’est pas le moment de se réveiller… L’anesthésiste s’en assure aussitôt, tout ira bien. Un épiphénomène pour cette opération dont la particularité est surtout de tester pour la première fois un casque de réalité mixte sur une hépatectomie un peu complexe.
L’apparition autour de 2015 de casques et lunettes immersifs ciblant un large public (Sony, Microsoft, Meta, HTC Vive…) a attiré assez vite les chirurgiens, toujours en quête d’améliorer leur pratique. Ce jour de décembre 2025, c’est le casque Apple Vision Pro qui est porté par Daniel Pietrasz.
Commercialisé depuis 2024 dans 13 pays, le masque futuriste de 300 grammes (sans la batterie) est confortable et offre une expérience interactive assez impressionnante, tant par sa qualité d’image que la facilité à interagir avec la sphère visuelle créée autour de son utilisateur. L’écran incurvé en 3D offre en effet un champ de vision à 360 degrés. C’est là que sera notamment projetée l’image acquise par une caméra insérée dans l’abdomen de la patiente. Car comme c’est désormais le standard, l’opération se fait par cœlioscopie: de petites incisions d’un centimètre pratiquées dans la paroi abdominale permettent de glisser, outre une sonde dotée d’une caméra et d’un système d’éclairage – l’endoscope -, des trocarts, de grosses aiguilles dotées de pinces ou de ciseaux actionnables.
Des fenêtres virtuelles que l’on peut déplacer ou agrandir
En principe, le médecin se guide à partir de la vidéo provenant de l’endoscope et projetée sur de grands écrans dans la salle d’opération. Mais cette fois, c’est donc en réalité mixte que le chirurgien opère. « Je peux déplacer d’un pincement de doigt les fenêtres virtuelles, zoomer, les placer au centre, à gauche, à droite, en bas, en haut, et voir mon environnement en transparence « , décrit Daniel Pietrasz. Le casque filme la scène autour du bloc opératoire pour la projeter en direct sur l’écran, de sorte qu’il ne coupe pas le chirurgien de son environnement.
Sans fil, à l’exception d’une batterie de 350 g accrochée à la ceinture, le dispositif est d’abord calibré par Steny Solitude, ingénieur et cofondateur de la société Clear Surgery en 2025 avec Julien Isman. La start-up est destinée au développement des programmes permettant d’afficher et de rendre interopérables les modalités d’imagerie médicale (écho, vidéo, scan, IRM…) et toutes les données du patient. « Après plus de dix ans passés à la conception de salles d’opération, peut-être un millier dans ma carrière, j’étais lassé d’entendre les chirurgiens se plaindre « , confie Julien Isman. Les opérations en mini-invasif étant devenues le standard pour un large nombre d’indications, les écrans ont pris une place prépondérante au bloc. « La réalité mixte offre une solution pour remplacer le système d’écrans du bloc à 100.000 euros par un dispositif à 4000 euros affichant 23 millions de pixels – contre 8 millions de pixels pour la 4K « , détaille-t-il. Clear Surgery vise ainsi à créer une sphère numérique personnelle, où le chirurgien affiche les données dont il a besoin, y compris le dossier du patient.
Pour cette première hépatectomie, outre le flux vidéo de l’endoscope, le chirurgien dispose d’une reconstruction en 3D du foie avec la grosseur et les principaux vaisseaux sanguins à éviter, ou à suturer si nécessaire. À plusieurs reprises, Daniel Pietrasz lâche ainsi une des pinces plongées dans l’abdomen, tourne la tête et l’actionne dans le vide de sa main droite.
De quelques mouvements du poignet, il zoome et fait pivoter le modèle 3D -visible de lui seul -, avant de reprendre sa position aux manettes des trocarts. Il évalue ainsi le juste passage pour conserver une « marge saine » autour de la tumeur tout en limitant la section de vaisseaux importants. De quoi possiblement réduire l’impact de la chirurgie sur l’organisme et in fine permettre une meilleure récupération au patient.
Une technologie qui doit être perfectionnée
« Cela a clairement changé la donne. Ça évite d’avoir à tout lâcher, de se retourner vers l’ordinateur, se déstériliser, se restériliser… Si je n’avais pas eu le casque, je n’aurais probablement consulté le modèle 3D qu’une seule fois. Parce que c’est une vraie interruption de tâche, qu’il faut éviter au maximum. » Du côté de l’endoscope, « j’ai pu positionner l’image projetée dans le casque sur le ventre du patient, presque comme si je voyais en transparence son abdomen, explique Daniel Pietrasz. L’idée, c’est aussi d’améliorer la cohérence entre la façon de regarder et la coordination des mains « , précise-t-il.
Durant plus d’une heure, tout se passe bien. Puis Steny Solitude nous propose de tester le second casque à disposition. À peine enfilé, on entend Daniel Pietrasz prévenir: « Ça lague là… Oui ça lague. » L’image se met à saccader. Le chirurgien retire alors le casque pour poursuivre l’opération sur l’écran du bloc, sans aucune conséquence pour la patiente. Julien Isman explique après coup: l’allumage de ce second casque non compatible a perturbé le système. Reste que le dispositif est en test et qu’avant de remplacer les écrans du bloc, il y a une importante partie technique à maîtriser.
Un nouvel essai vidéo en 3D programmé
Le casque est en effet connecté sans fil à un boîtier indépendant dans le bloc, au sein d’un réseau fermé, non relié au Wi-Fi de l’hôpital. Et pour prévenir le piratage, toutes les données au sein de ce réseau fermé sont elles-mêmes encodées. Une parfaite fluidité nécessite donc une grosse puissance de calcul. Et le simple redémarrage du casque prend ainsi presque cinq minutes. Mais le chirurgien ne remettra celui-ci que pour un dernier petit tiers de l’opération.
« Mais l’expérience est très positive « , juge Daniel Pietrasz, qui précise n’avoir aucun lien d’intérêts avec Apple ou Clear Surgery. La première fois qu’il a testé le dispositif il y a un an et demi dans un bloc d’essai, sans vrai patient, il y avait une latence perceptible entre l’image projetée dans le casque et ce qu’il se passait réellement. « On considère qu’au-delà de 250 millisecondes de latence, le décalage est perceptible par l’œil et donc le cerveau. Aujourd’hui, ce n’était absolument pas le cas. »
Le chirurgien relève un petit bémol: lorsqu’il porte le casque, ses assistants qui tiennent notamment la caméra perdent le contact visuel avec lui. « En chirurgie, il y a aussi des choses qui passent par le regard ; par exemple lorsque j’incline un peu la tête parce que la caméra n’est pas orientée exactement comme il le faudrait, c’est quelque chose que l’assistant à mes côtés repère et corrige immédiatement lorsque je n’ai pas le casque… »
La tumeur retirée du foie après environ quatre heures d’opération mesure pas moins de 9 cm de diamètre. Elle sera envoyée au laboratoire pour déterminer si elle est bénigne ou maligne. « La patiente a bien récupéré et a pu rentrer chez elle quatre jours après « , précise Daniel Pietrasz. Dès ce mois de janvier, il devait faire un nouvel essai avec, cette fois, un endoscope équipé de deux caméras permettant de retransmettre dans le casque une vidéo en 3D.
Mais le graal serait de disposer de véritables jumeaux numériques à superposer sur la zone opérée, et réagissant en temps réel. Un projet de recherche fondamentale mené par le Dr Nicolas Golse, en collaboration avec l’Inria (Institut national de recherche en sciences et technologies du numérique), à l’hôpital Paul-Brousse. « Cela nécessite des modélisations mathématiques très pointues, capables par exemple de simuler les déformations tissulaires, mais également les variations de pression dans les vaisseaux en fonction de la masse hépatique retirée, explique le chirurgien. Lorsqu’on retire la moitié d’un foie, comment va se comporter le report de pression et de flux, non seulement dans l’organe opéré mais aussi sur le cœur? » Une perspective qui nécessitera d’intégrer des algorithmes d’intelligence artificielle et un système GPS pour que le jumeau numérique se synchronise parfaitement avec les organes.
« Le futur est à la miniaturisation et à l’ajout d’IA », par Thomas Grégory*
« Après notre première mondiale en réalité augmentée réalisée en 2017 avec les HoloLens de Microsoft, les promesses étaient incroyables. Cela permettait de voir le corps en transparence. L’ergonomie était certes très perfectible, mais comme l’étaient les premiers smartphones. Ces dispositifs permettent surtout aux chirurgiens d’être augmentés tout en restant stériles. C’est un outil d’information et de communication précieux.
Après des dizaines d’opérations à travers le monde, l’élan a été freiné, à la fois par le Covid et par la succession des casques de différentes marques. Mais l’intérêt reste fort, parce qu’ils rendent le chirurgien connecté. Aujourd’hui, l’Apple Vision Pro que nous utilisons aussi est remarquable. Mais le futur est encore à la miniaturisation et à l’ajout d’algorithmes d’IA qui permettront bientôt de conseiller le chirurgien en direct. »
*Chef du service de chirurgie orthopédique et traumatologique de l’hôpital Avicenne, à Bobigny. Responsable de l’équipe Santé & Numérique à l’Université Sorbonne-Paris Nord