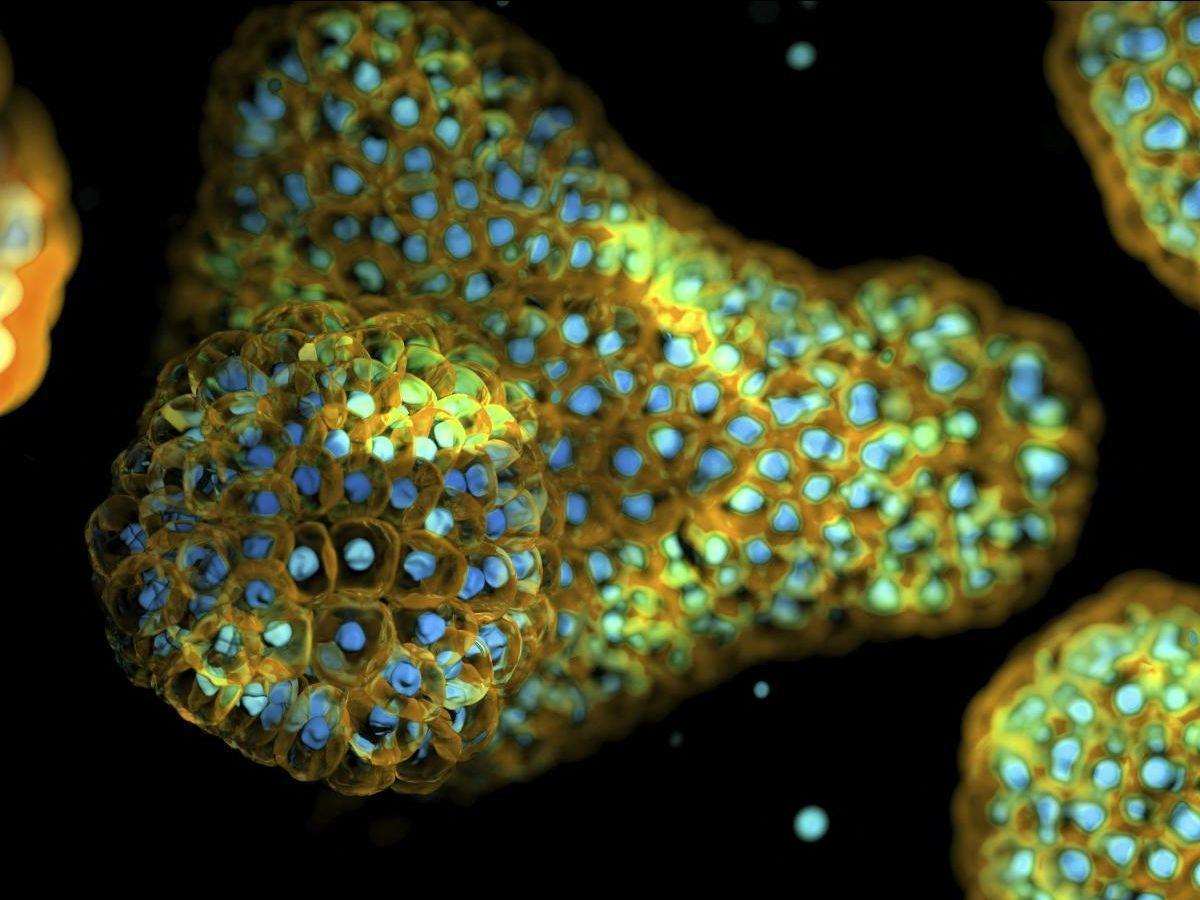
Africa-Press – Guinee Bissau. Plus de 80 millions de personnes sont atteintes de maladies respiratoires chroniques, selon l’Organisation mondiale de la santé (OMS). Parmi elles, la bronchopneumopathie chronique obstructive (BPCO) et l’asthme sont les plus courantes et leur incidence est en hausse. D’ici 2050, le nombre de cas de BPCO augmentera de près de 25%. En cause: l’exposition à l’air pollué, à l’extérieur comme à l’intérieur. « Trouver de meilleurs traitements contre les maladies pulmonaires permettrait de sauver des millions de vies dans le monde. Cependant, les poumons sont des organes complexes, difficiles à modéliser en laboratoire pour tester rapidement et efficacement les traitements », déplorent les auteurs d’une étude parue dans la revue Frontiers in Bioengineering and Biotechnology. Leurs travaux ont permis de mettre au jour une nouvelle méthode de conception d’organoïdes pulmonaires, des modèles expérimentaux susceptibles de bouleverser la personnalisation des traitements des maladies respiratoires chroniques.
Les organoïdes, stars des outils de médecine personnalisée
Intestins, rétine, foie, ou encore poumons… Ce siècle est marqué par l’apparition de modèles en trois dimensions de divers organes, dont les travaux fondateurs datent de 2010, avec la création d’organoïdes intestinaux dérivés de cellules souches. Mais qu’ont-ils apporté à la recherche? « Ces modèles représentent une avancée pour évaluer l’efficacité de traitements potentiels », résume Muriel Vayssade, professeur à l’Université de Technologie de Compiègne. « En effet, les modèles précliniques actuels, in vitro sur une boîte de Petri et in vivo, manquent de pertinence physiologique et ne sont finalement pas toujours adaptés pour reproduire les dérèglements liés aux maladies respiratoires par exemple ».
Les premiers ne représentant pas la complexité de la structure tridimensionnelle des organes et les seconds s’agissant de modèles animaux. L’équipe de Diana Klein, première autrice de l’étude et chercheuse à l’Université de Duisburg-Essen (Allemagne), souligne notamment que les voies respiratoires et les caractéristiques des maladies chroniques chez les modèles animaux couramment utilisés dans les études précliniques ne reproduisent pas fidèlement celles des êtres humains. D’où l’intérêt d’avoir accès à des modèles réduits et simplifiés d’organes qui reproduisent davantage de fonctions.
Et les organoïdes sont bien plus que de simples modèles 3D. Leur principal intérêt réside dans la possibilité de les créer à partir des cellules du patient. « On peut modéliser la maladie d’un patient en laboratoire et tester des thérapies déjà existantes et disponibles pour identifier celles qui sont les plus efficaces en observant la réponse de ses propres cellules. On parle de médecine personnalisée », indique Muriel Vayssade. Avec son équipe, elle travaille notamment sur un modèle associant poumon et foie, qui vise à évaluer la toxicité des molécules thérapeutiques.
Un bioréacteur efficace
Reste que l’usage des organoïdes pulmonaires est très limité en raison de leur complexité et de leur fragilité. Ils sont donc très peu utilisés dans les essais précliniques. Mais les chercheurs de l’Université de Duisburg-Essen font un bond en avant en proposant une méthode particulièrement efficace pour les concevoir. “On part d’une cellule souche et on la multiplie: les cellules se développent dans une boîte de Petri,” raconte Diana Klein. “Une fois qu’elles ont suffisamment proliféré, on les détache de la boîte et on les « anime » pour former de petits agrégats cellulaires.”
Pour cela, les scientifiques placent les cellules dans une boîte anti-adhésive, où elles s’agglutinent alors entre elles. “Les structures sont ensuite traitées avec différents facteurs de croissance, des substances que l’on trouve généralement dans les poumons ou lors de leur développement. En présence de ces substances, les cellules se différencient en plusieurs types cellulaires présents dans les poumons », ajoute-t-elle. A ce stade, les agrégats cellulaires ne présentent pas encore les alvéoles et les voies aériennes caractéristiques des poumons. Ils vont passer quatre semaines dans un bioréacteur, une cuve munie d’une membrane à agitation continue, avant que ces structures ne se forment. Et le résultat est concluant. Très similaires aux organoïdes conçus “à la main”, ils ont développé les mêmes types de cellules, notamment épithéliales et alvéolaires, bien qu’en proportion légèrement différente.
“Le meilleur résultat pour l’instant, tout simplement, c’est que ça fonctionne,” se réjouit Diana Klein. “Cela signifie qu’en principe, il est possible de produire des organoïdes pulmonaires par un procédé automatisé.” Leurs prochains travaux devraient permettre d’ajuster les facteurs de développement des organoïdes pour qu’ils reproduisent au mieux les conditions physiologiques réelles, notamment la proportion des différents types de cellules pulmonaires. « Mais les organoïdes présentent déjà des structures bronchiolaires et alvéolaires très réalistes ! Bien sûr, il n’y a pas de flux sanguin, ce qui signifie que les conditions sont relativement statiques. Ces systèmes ne sont peut-être pas encore aussi complexes qu’un organisme entier, mais leur force réside dans leur composition: les cellules du patient. »
Pour plus d’informations et d’analyses sur la Guinee Bissau, suivez Africa-Press